ایست قلبی چیست؟ بررسی علائم، علتها و راههای پیشگیری


ایست قلبی به دلیل اختلال در عملکرد الکتریکی قلب رخ داده و باعث توقف ضربان قلب میشود. وقتی قلب پمپاژ کردن خون را متوقف کند، خون به هیچیک از ارگانهای بدن نمیرسد و فرد بیهوش میشود. ایست قلبی میتواند تنها در چند دقیقه باعث مرگ شود و لازم است فورا عملیات احیای قلبی ریوی (CPR) شروع شده و با اورژانس 115 تماس گرفته شود.
در این مقاله به علل، علائم، عوارض و پیشآگهی ایست قلبی میپردازیم و زمان مراجعه به اورژانس و پزشک را برای شما بازگو میکنیم.
مقدمه و شناخت بیماری
ایست قلبی چیست؟
ایست قلبی به زمانی گفته میشود که قلب به یک باره از حرکت باز میایستد و پمپاژ کردن خون به کل بدن متوقف میشود. در ایست قلبی عموما فرد از حال میرود و بیهوش میشود. علائم بدون هشدار و ناگهانی شروع میشوند و به همین دلیل آن را ایست ناگهانی قلبی (SCA) مینامند. این شرایط درصورتیکه درمان اورژانسی دریافت نکنید میتواند مرگبار باشد. چرا که قلب از حرکت ایستاده و دیگر به هیچ یک از ارگانهای بدن، خون و در نتیجه اکسیژن نمیرسد.
درصورتیکه هر یک از اطرافیانتان دچار این وضعیت شد سریعا با اورژانس 115 تماس بگیرید.
این مورد گاهی اوقات با حمله قلبی اشتباه گرفته میشود، درصورتیکه ایست قلبی با حمله قلبی متفاوت است.
تفاوت ایست قلبی و حمله قلبی چیست؟
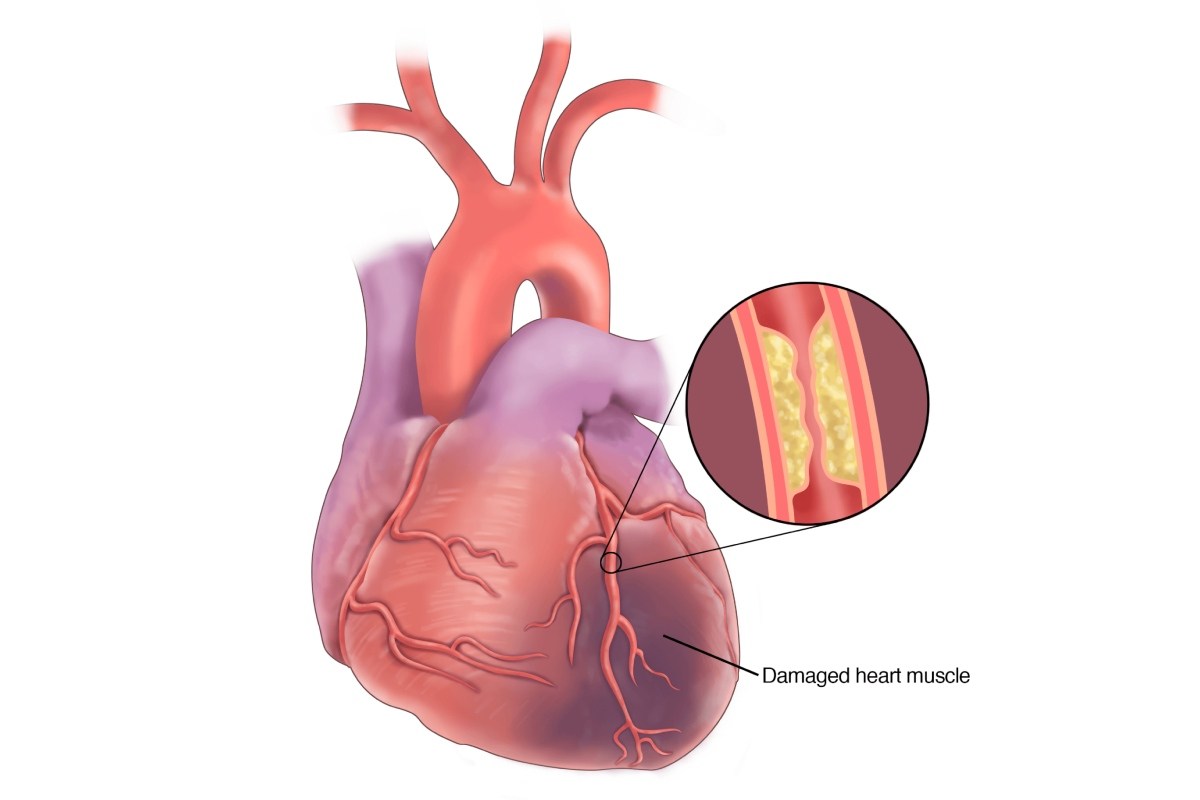
حمله قلبی زمانی اتفاق میافتد که خونرسانی به عضله قلب متوقف میشود. دلیل این اتفاق معمولا حضور یک لخته خون در عروق کرونر قلب (عروقی که عضله قلب را تغذیه میکنند) است. طی حمله قلبی، قلب همچنان در حال پمپاژ کردن خون به سراسر بدن است و فرد ممکن است هوشیار باشد و نفس بکشد. اما حمله قلبی میتواند در برخی موارد به سمت ایست قلبی برود.
در صورت داشتن علائم حمله قلبی نیز دریافت درمان اورژانسی ضروری است و باید هرچه زودتر با اورژانس 115 تماس بگیرید.
آیا ایست قلبی همان مرگ ناگهانی قلبی است؟
در ایست قلبی، قلب از تپش میایستد، اما نجات جان هنوز امکانپذیر است. با درمان فوری، میتوان زنده ماند.
مرگ ناگهانی قلبی یعنی ایست قلبی بدون اینکه فرد نجات پیدا کند.
آیا ایست قلبی دردناک است؟
برخی افراد قبل از اینکه بر اثر ایست قلبی بیهوش شوند، درد قفسه سینه دارند. همچنین افراد ممکن است پس از دریافت CPR درد قفسه سینه داشته باشند.
علائم و علتها
علائم ایست قلبی چیست؟
ایست قلبی ناگهانی اغلب بدون علائم قبلی اتفاق میافتد؛ اما قبل از ایست قلبی، ممکن است علائم زیر رخ دهد:
- از دست دادن هوشیاری (غش)
- تپش قلب
- سرگیجه
- سبکی سر
- ضعف
درست قبل از ایست قلبی چه اتفاقی میافتد؟
قبل از غش کردن، ممکن است علائم دیگری از ایست قلبی وجود داشته باشد، از جمله:
- درد قفسه سینه
- تهوع و استفراغ
- تنگی نفس
چه چیزی باعث ایست قلبی میشود؟
قلب شما یک سیستم الکتریکی دارد که سرعت و ریتم ضربان قلب را کنترل میکند. ایست قلبی ناگهانی (SCA) ممکن است زمانی اتفاق بیفتد که سیستم الکتریکی قلب به درستی کار نمیکند و باعث نامنظم شدن ضربان قلب میشود.
ضربان قلب نامنظم، آریتمی نامیده میشود که انواع مختلفی دارد. آریتمیها ممکن است باعث شوند قلب خیلی سریع، خیلی آهسته یا با ریتم نامنظم بتپد و در برخی میتوانند باعث شوند قلب پمپاژ خون به بدن را متوقف کند. این همان نوعی است که باعث ایست قلبی ناگهانی میشود.
شرایط و موقعیتهایی که میتوانند منجر به این ریتمهای غیرطبیعی قلب شوند، علل اصلی ایست ناگهانی قلب هستند. این موارد عبارتند از:
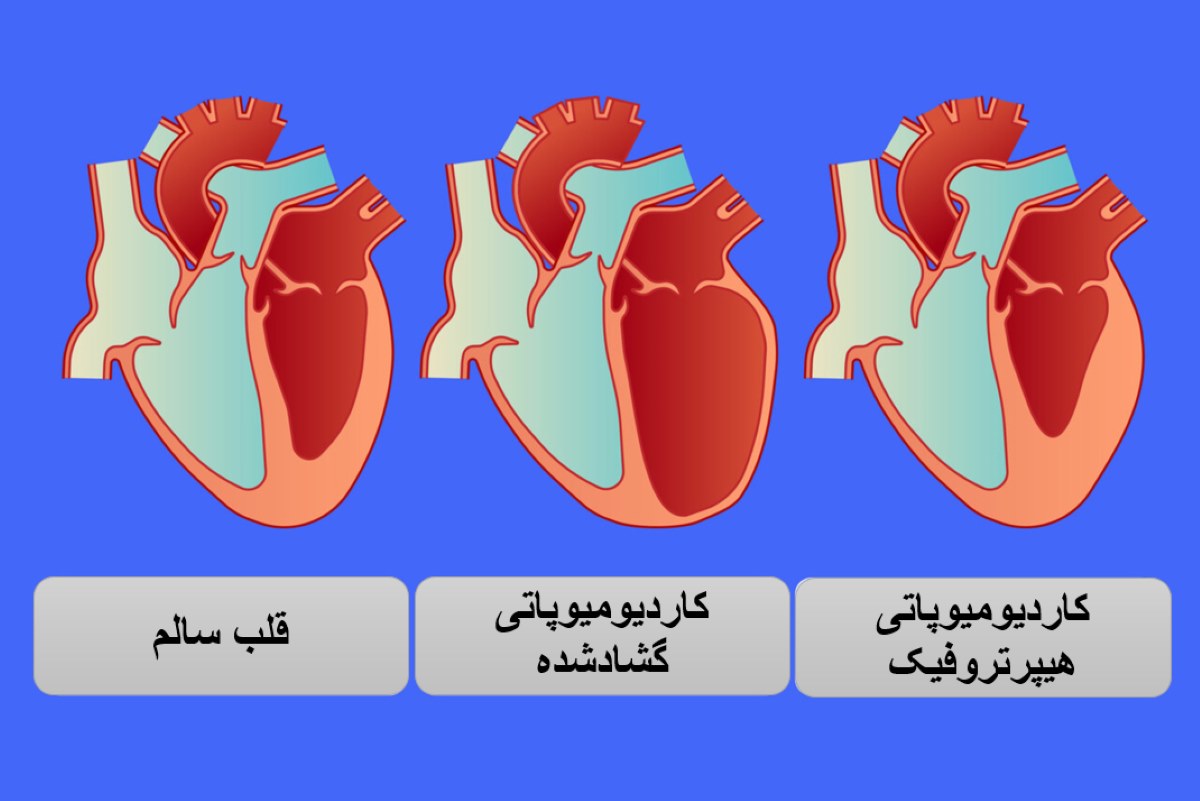
- کاردیومیوپاتی
- برخی داروهای سایر بیماریها
- حمله قلبی
- نارسایی قلبی
- مواد مخدر مانند تریاک و کوکائین
- سندرم بروگادا
- سندرم QT طولانی (LQTS)
- بیماری یا آسیب شدید (تروما) با از دست دادن خون زیاد
سایر علل ایست قلبی عبارتند از:
- بیماری عروق کرونر قلب (CAD)
- بیماریهای قلبی مادرزادی (از بدو تولد)
- تغییرات ساختاری قلب به دلیل بیماری یا عفونت
- فعالیت بدنی شدید یا از دست دادن خون
- بیماریهای عفونی
- بیماریهای تنفسی
- آسیب شدید (تروما)
- سموم (خوردن یا نوشیدن مواد سمی)
برخی از این مشکلات سطح اکسیژن یا حجم خون را کاهش میدهند. این امر مانع از عملکرد درست قلب میشود.
عوامل خطر ایست قلبی چیست؟
اگر هر یک موارد زیر را دارید، ممکن است در معرض خطر بیشتری برای ایست قلبی باشید:
- سابقه قبلی ایست ناگهانی قلبی در خود یا خانواده
- سابقه ریتمهای غیرطبیعی قلب مانند سندرم QT طولانی و تاکیکاردی بطنی در خود یا خانواده
- سابقه حمله قلبی
- مشکلات مادرزادی قلبی عروقی
- بیماری دریچه قلب
- سابقه غش (از حال رفتن)
- نارسایی قلبی ناشی از بیماریهایی مانند کاردیومیوپاتی
- کاردیومیوپاتی
- تغییرات عمده در میزان پتاسیم و منیزیم خون
- چاقی
- دیابت
- مصرف الکل یا مواد مخدر
- سن بالا (با بالا رفتن سن، خطر ایست قلبی افزایش مییابد)
عوارض ایست قلبی چیست؟
کسانی که از ایست قلبی جان سالم به در میبرند، اغلب با مشکلاتی دست و پنجه نرم میکنند که ممکن است چند ماه تا چند سال بعد نیز درگیر آن باشند. این مشکلات میتواند شامل موارد زیر باشد:
- مشکلات شناختی
- احساس خستگی
- مشکلات سلامت روان
تشخیص و آزمایشها
ایست قلبی چگونه تشخیص داده میشود؟
علائم ایست قلبی به طور ناگهانی شروع میشوند و زمانی برای انجام آزمایش تشخیصی باقی نمیگذارند. این وضعیت میتواند در عرض چند دقیقه کشنده باشد. به همین دلیل تشخیص سریع ضروری است.
علائم فرد اغلب بهترین راه برای تشخیص ایست قلبی است، به خصوص اگر:
- بیهوش باشد
- نبض نداشته باشد
- نفس نکشد
پزشکان با رد سایر علل بیهوش شدن ناگهانی و بررسی علائم فرد، ایست قلبی را تشخیص میدهند.
درصورتیکه در معرض خطر بالای ایست قلبی باشید، پزشکتان شما را به متخصص قلب و عروق ارجاع میدهد. متخصص قلب ممکن است برای شما آزمایشات مختلفی برای بررسی سلامت قلب درخواست کند و اقدامات لازم برای پیشگیری از وقوع ایست قلبی، اعم از درمانهای مورد نیاز را ارائه خواهد داد.
درمان و داروها
ایست قلبی چگونه درمان میشود؟
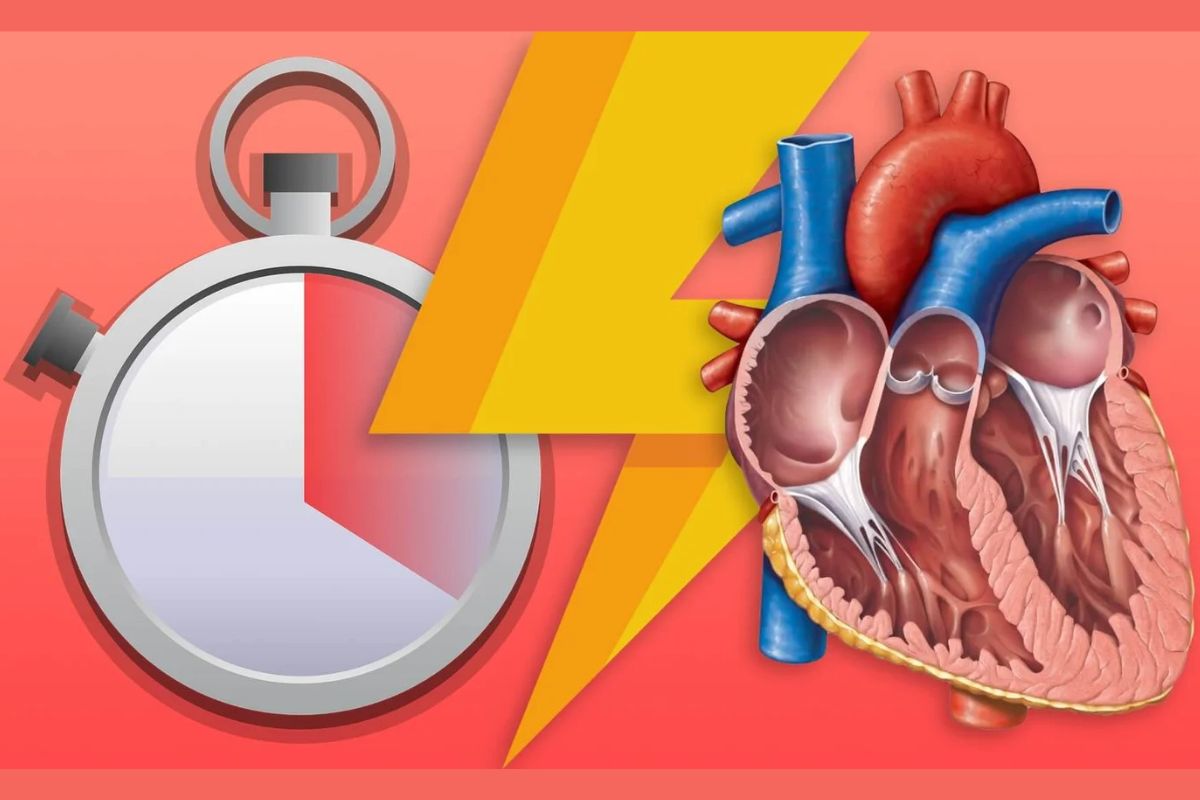
ایست قلبی را میتوان درمان کرد. اما درمان باید فورا آغاز شود. اگر درمان در دقایق اول پس از ایست قلبی شروع شود، تا 90% احتمال بقا وجود دارد.
اگر تا 8 دقیقه پس از ایست قلبی عملیات احیای قلبی ریوی (CPR) شروع نشود، ممکن است باعث مرگ شود. پس از 5 دقیقه نیز، آسیب مغزی میتواند رخ دهد.
اگر کسی را دیدید که دچار ایست قلبی ناگهانی شده، این کارها را انجام دهید:
- فورا با اورژانس 115 تماس بگیرید.
- احیای قلبی ریوی (CPR) را شروع کنید. CPR میتواند با استفاده از ایجاد فشار روی قفسه سینه برای جایگزینی عمل پمپاژ قلب، جان یک نفر را نجات دهد. این کار گردش خون و اکسیژن را تا رسیدن کمک اورژانس، حفظ میکند.
درمانهایی که تیم درمانی برای ایست قلبی انجام میدهند شامل موارد زیر است:
- احیای قلبی ریوی (CPR)
- تنظیم مجدد ریتم قلب. به این عمل دفیبریلاسیون میگویند. این کار با استفاده از دستگاه الکتروشوک انجام میشود.
- داروهایی برای درمان آریتمی و مدیریت علائم
- عمل جراحی قلب یا جراحی برای قرار دادن دستگاههای قلبی یا رفع انسداد در عروق کرونر
در اورژانس، پزشک آزمایشهایی را برای بررسی علت، مانند احتمال حمله قلبی، نارسایی قلبی یا تغییرات در سطح الکترولیتها، انجام میدهد. درمانها به علل بستگی دارند.
عوارض/عوارض جانبی درمان
احیای قلبی ریوی (CPR) میتواند باعث آسیبهای قفسه سینه مانند شکستگی دنده یا شکستگی استخوان جناغ سینه شود. در برخی افراد همچنین آسیبهای شکمی ممکن است مشاهده شود. اما این آسیبها ارزش ریسک کردن برای نجات جان یک نفر را دارند.
اگر ایست قلبی داشته باشم چه انتظاری میتوانم داشته باشم؟
افرادی که از ایست قلبی ناگهانی جان سالم به در میبرند، بسته به سرعت دریافت درمان پزشکی، چشمانداز متفاوتی دارند. آنها معمولاً برای بازیابی مهارتهایی که قبل از ایست قلبی ناگهانی داشتند، به کمک نیاز دارند. به این دلیل که اگر دقایق زیادی اکسیژن به مغز نرسد، ممکن است آسیب مغزی اتفاق بیفتد.
تقریباً 9 نفر از 10 نفری که از ایست قلبی جان سالم به در میبرند، به دلیل کمبود اکسیژن، دچار آسیب مغزی دائمی میشوند. این میتواند تغییراتی در زندگی و تواناییهای روزمره شما ایجاد کند.
ممکن است موارد زیر را تجربه کنید:
- آتاکسی (مشکل در تعادل و هماهنگی عضلات)
- کما و وضعیت نباتی پایدار
- مشکل در تمرکز
- مشکلات بلع
- خستگی
- فراموشی
- ضعف عضلانی
- تشنج
- اختلالات گفتاری
- سکته مغزی
- رفتارهای غیر معمول، مانند تکانشی بودن
- مشکلات بینایی، مانند ضعف بینایی
احتمال زنده ماندن بدون آسیب مغزی، با احیای قلبی ریوی (CPR) زودهنگام بسیار بیشتر است.
آیا فرد میتواند پس از ایست قلبی زنده بماند؟
بله، میتوانید از ایست قلبی جان سالم به در ببرید، اما این اتفاق رایج نیست. اکثر افرادی که در خارج از بیمارستان دچار ایست قلبی ناگهانی میشوند، زنده نمیمانند. این معمولاً به این دلیل است که به موقع کمک دریافت نمیکنند.
با این حال، امروزه میزان زنده ماندن پس از ایست قلبی نسبت به 10 سال پیش بهتر است. حدود 11٪ از افرادی که در خارج از بیمارستان دچار ایست قلبی میشوند و تحت درمان اورژانسی قرار میگیرند، زنده میمانند و از بیمارستان مرخص میشوند. حدود 26٪ از افرادی که داخل بیمارستان دچار ایست قلبی میشوند نیز زنده میمانند و مرخص میشوند.
پیشگیری، مدیریت و کنترل
آیا میتوان از ایست قلبی جلوگیری کرد؟
بله، میتوان از ایست قلبی جلوگیری کرد.
اگر آریتمیهای قلبی در خانواده شما سابقه دارد، میتوانید با یک مشاور ژنتیک صحبت کنید تا به شما بگوید که ممکن است در معرض خطر ابتلا باشید یا نه، و یا اینکه نیاز به آزمایشی دارید یا خیر.
چگونه باید از ایست قلبی جلوگیری کرد؟
برای جلوگیری از وقوع مجدد ایست قلبی ناگهانی در آینده، پزشک شما ممکن است آزمایشهایی را برای تشخیص علت بروز این مشکل قلبی انجام دهد. آزمایشها ممکن است شامل موارد زیر باشد:
- نوار قلب
- ام آر آی قلب
- آزمایش خون برای بررسی الکترولیتهایی که در هدایت الکتریکی قلب شما نقش دارند.
- پایش مداوم سرپایی
- اکوکاردیوگرام (اکو)
- کاتتریزاسیون قلبی
- مطالعه الکتروفیزیولوژی (EPS). یک روش تشخیصی برای بررسی سیستم الکتریکی قلب و تشخیص آریتمی
درمانهایی که میتوانند از ایست قلبی (بسته به علت آن) جلوگیری کنند یا خطر ابتلا به حمله دوم را کاهش دهند عبارتند از:
- دفیبریلاتور قلبی قابل کاشت (ICD)
- سایر درمانهای آریتمی در افراد مستعد
- داروهایی مانند بتابلوکرها
- رفع انسداد شریانهای قلب با جراحی بای پس عروق کرونر (CABG) یا آنژیوپلاستی
شما میتوانید با کار بر روی عوامل خطر برای ایست قلبی، به جلوگیری از وقوع آن کمک کنید. در واقع باید شرایطی که شما را در معرض خطر قرار میدهد (مانند کلسترول بالا، فشار خون بالا و دیابت) مدیریت کنید و برای داشتن یک سبک زندگی سالم تلاش کنید.
این روند شامل موارد زیر است:
- اجتناب از مصرف دخانیات
- خوردن غذاهای سالم
- حفظ وزن در محدوده سالم
- فعالیت بدنی در بیشتر روزهای هفته
زندگی با بیماری
چگونه از خودم مراقبت کنم؟
بسیاری از افراد، پس از جان سالم به در بردن از ایست قلبی، یک دوره نقاهت طولانی را سپری میکنند. بسته به مدت زمانی که مغز بدون اکسیژن بوده، احتمالا آسیبهای مغزی ایجاد شده باشند.
برای بازیابی تواناییهایتان، میتوانید از یک برنامه توانبخشی استفاده کنید. حتی یادگیری مجدد فعالیتهای سادهای مانند راه رفتن و لباس پوشیدن میتواند ماهها طول بکشد. بسیاری از افراد به زندگی روزمره خود باز میگردند، اما برخی نیز به کمک مداوم نیاز دارند.
اگر به کُندی به توانمندیهای روزمرهتان بازمیگردید، صبور باشید. محققان پس از شش ماه شاهد بهبود کیفیت زندگی بازماندگان ایست قلبی بودهاند.
زنده ماندن از یک بیماری تهدیدکننده حیات، میتواند باعث چالشهای سلامت روان (سندرم پس از مراقبتهای ویژه) شود.
شما میتوانید از خدمات سلامت روان برای کمک به مقابله با موارد زیر بهرهمند شوید:
راهنمای مراجعه به پزشک
چه زمانی باید به پزشک مراجعه کنم؟
به احتمال زیاد در دوران نقاهت پس از ایست قلبی، نیاز به ویزیت چندین پزشک داشته باشید. همچنین، مواردی هست که برای جلوگیری از وقوع ایست قلبی مجدد بدانید و پیگیری کنید.
اگر علائم جدیدی دارید یا در مدت زمان مورد انتظار احساس بهبودی ندارید، حتماً به پزشک خود اطلاع دهید.
چه زمانی باید به اورژانس مراجعه کنم؟
به محض اینکه شاهد غش کردن و از هوش رفتن کسی بودید، فورا با اورژانس 115 تماس بگیرید. عملیات احیای قلبی ریوی (CPR) را تا آمدن تیم اورژانس انجام دهید.
چه سوالاتی باید از پزشکم بپرسم؟
سوالاتی که میتوانید از پزشکتان بپرسید شامل موارد زیر است:
- برنامه یا کاری هست که به من برای بازگشت به فعالیت عادیام کمک کند؟
- آیا خطر ایست قلبی برای خانواده من هم وجود دارد؟
- آیا نیاز است من یا خانوادهام از نظر ژنتیکی بررسی شویم؟
توصیه ای از تیم دارو دات کام به شما
بهبودی پس از ایست قلبی زمانبر است و ممکن است حتی بازیابی تواناییهای عادی برای کارهای روزمره، طول بکشد. بسیاری از افراد نیاز دارند برای جلوگیری از وقوع ایست قلبی مجدد، تحت مراقبت و پیگیری قرار گیرند. حتما تمام پیگیریهای لازم را انجام دهید و داروهای تجویز شده را مصرف کنید.
اگر کسانی که با شما زندگی میکنند CPR را یاد بگیرند، خیالتان راحتتر خواهد بود. چرا که به محض وقوع تا رسیدن اورژانس میتوانند به شما کمک کنند.